子供の視力発達
 生後間もない赤ちゃんの視力は、明るいか暗いかが判別できる程度です。成長とともに親の顔を認識したり、近くの物を手に取って遊んだりするといった、外界の視覚的な刺激を受け取ることで視力を発達させます。
生後間もない赤ちゃんの視力は、明るいか暗いかが判別できる程度です。成長とともに親の顔を認識したり、近くの物を手に取って遊んだりするといった、外界の視覚的な刺激を受け取ることで視力を発達させます。
子供の視覚が発達する時期を「感受性期」と呼びます。感受性期は、生後1カ月からはじまり、ピークは生後18カ月頃になります。その後の発達速度は緩やかになり、10歳頃になると止まります。しかし、10歳頃になると、見える力は成人とほぼ同程度になります。
新生児~5歳までの視力一覧
| 子供の年齢 | 視力 |
|---|---|
| 新生児 | 0.01~0.02 |
| 生後3カ月 | 0.02~0.03 |
| 生後6カ月 | 0.04~0.08 |
| 1歳 | 0.2~0.3 |
| 2歳 | 0.5~0.6 |
| 3歳~5歳 | 0.8~1.0 |
弱視
 「弱視」とは、幼い頃、何らかの理由で視力の成長が止まってしまった状態で、片方または両目に起こります。
「弱視」とは、幼い頃、何らかの理由で視力の成長が止まってしまった状態で、片方または両目に起こります。
感受性期に目から受ける刺激を受け取れずに成長すると、色の識別や、両目で物を見て把握する力の発達が遅れたり、能力の成長が止まったりしてしまいます。
残念ながら10歳前後~成人の時期に発見して治療を行っても、視力向上は難しくなります(弱視)。学校生活など生活上に支障をきたしてしまうため、早期発見・早期治療は重要です。
原因
- 幼い頃から続いている強度遠視・乱視などの屈折異常
- 斜視
- 左右の目の視力差が大きい
- 眼瞼下垂(瞼が垂れ下がる疾患)
- 黒目の中心部分の濁り
弱視の原因のほとんどは、斜視または遠視・乱視などの屈折異常によるものです。
新生児の目は遠視ですが、成長とともに、ピントが合うようになります。しかし、視力を発達させる時期に強い屈折異常があることで、網膜に焦点が合わず、外界の視覚的な刺激を得られなくなります。これが原因で、弱視が起きます。
小さい子供の場合、自分の視力に問題があるかどうかを自覚することや、大人にきちんと言葉で伝えることが難しいです。そのため、3歳児検診で行う視力検査で早期発見してあげることは非常に重要です。
弱視の治療
眼鏡
眼鏡を使い、網膜に外界の視覚的刺激を届けることで、視力発達を促します。発達した状態が長続きすると、弱視の状態へ戻ることはありません。
子供の屈折異常は成長と共に変わるので、こまめに検査を受けながら眼鏡の度数を調整していきます。
眼鏡の選び方ですが、装着時の不快感がないことを重視していきながら、眼鏡のサイズとかけ心地、フレームの素材を見ることが大事です。
※9歳未満の弱視治療に用いる眼鏡を作成する際、作成費用が保険適用内として扱われるケースもあります。
遮閉訓練
右目と左目の視力差が大きい場合は、眼鏡の作成といっしょに、遮閉訓練を行います。
遮閉訓練とは、視力が良い目にアイパッチをあてて、弱視のある目で物を見るように訓練する方法です。アイパッチをあてるのを嫌がる子には、アイパッチに好きなキャラクターを描いたり、好きなシールを貼ったりするなどの工夫をお勧めします。
子どもの近視
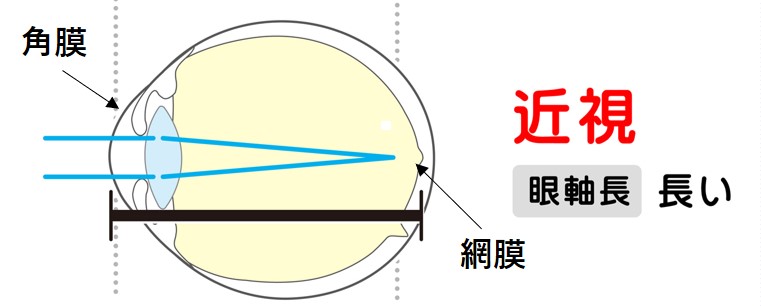 目の仕組みはカメラと類似しています。水晶体はカメラのレンズと似た機能があり、目の奥の網膜がフィルムに似た役割を担っています。
目の仕組みはカメラと類似しています。水晶体はカメラのレンズと似た機能があり、目の奥の網膜がフィルムに似た役割を担っています。
水晶体には厚みを変えることでピント調節を行いますが、水晶体のピント調節機能が過剰に働くと近視化が起こります。一時的な近視化は点眼治療や生活スタイルの見直しで、改善される可能性がありますが、症状が長期間続くと、眼軸長が伸びてしまいます。眼軸長が伸びると元に戻らないため、伸びると遠くを見た時の裸眼視力が元に戻ることはありません。
子供の近視は、眼軸長が伸びることでピントが網膜よりも前にきてしまう「軸性近視」です。
世界的に近視の発症率は年々高くなっており、近視の子供は増えております。中学校を卒業した子供の中で、近視の割合は80~90%だと言われています。
放置すると将来、加齢黄斑変性や緑内障、網膜剥離の発症リスクが上昇するため、油断は禁物です。
近視の進行は、遺伝的要因と環境的要因が原因だと言われています。
両親ともに近視の子供は、そうでない子供よりも7~8倍近視の発症リスクが高いと報告されています。環境的要因は具体的に言いますと、外で遊ぶなどの外出機会が減り、読書やテレビ、ゲーム、スマホ、パソコンの画面を長時間近くで見続けることです。これらを行い続けることで、近視が進行してしまいます。
近年、近視抑制治療として、オルソケラトロジー、低濃度アトロピン点眼(マイオピン点眼薬)があります。
オルソケラトロジーとは?
 オルソケラトロジーとは、一般的なコンタクトレンズとは異なり、寝ている間も装着する事で、就寝中に角膜が正しい形状に矯正されます。そのため日中は裸眼で過ごす事ができます。 アメリカでは30年以上前から研究・処方が行われております。現在は、その安全性と有効性が認められ、アメリカ・ヨーロッパ・アジアなど、世界各国で使われています。また、2009年には日本の厚生労働省でも承認されております。
オルソケラトロジーとは、一般的なコンタクトレンズとは異なり、寝ている間も装着する事で、就寝中に角膜が正しい形状に矯正されます。そのため日中は裸眼で過ごす事ができます。 アメリカでは30年以上前から研究・処方が行われております。現在は、その安全性と有効性が認められ、アメリカ・ヨーロッパ・アジアなど、世界各国で使われています。また、2009年には日本の厚生労働省でも承認されております。
また近年、オルソケラトロジーには近視進行抑制する効果もあることが分かってきております。そのため、進行する可能性がある子供の近視抑制治療としても活用されています。
低濃度アトロピン点眼(マイオピン点眼薬)
低濃度アトロピン(0.01%、0.025%)点眼薬(マイオピン点眼)
シンガポール国立眼科センター(SNEC)によって開発・製造された点眼薬です。眼軸長の伸びを抑制させる効果があり、近視を抑制させる点眼薬です。点眼における副作用はほとんど起きないため、安全に用いることが可能です。
低濃度アトロピン(0.01%、0.025%)点眼薬の特徴
アトロピン1%点眼の場合は、日中の散瞳(黒目が大きくなること)が起きやすく、光を眩しく感じやすくなります。また、手元が見えづらくなるという副作用もあります。
対して、低濃度アトロピン(0.01%、0.025%)点眼は、以下のような特徴があります。
- 日中に眩しさを感じることはない(点眼後、一時的に散瞳が起きることはあっても、数時間で元に戻る)
- 目の遠近調節機能に関する副作用がないため、手元が見えづらくなるという副作用は起きない
- 毎日就寝前に1滴点眼するだけ
- 約1ヶ月間で使いきるサイズ(1本につき5ml)なので衛生的
治療対象者
- 6歳~12歳のお子様
- 軽度~中等度の近視の方
- 3ヵ月に一度の定期通院ができる方
安全性
2年に渡るシンガポール国立眼科センターの研究結果によりますと、
- アレルギー性結膜炎・皮膚炎の発生
- 眼圧への悪影響
- 白内障の形成
- 点眼終了後での目の遠近調節機能の低下
- 瞳孔の開きが続く
- 網膜機能への悪影響
などは発生していないと報告されています。
治療の流れ
初回検査・診断
治療に適しているかを判断するために、検査と診断を実施します(初回検査は自由診療です)。
点眼開始
検査、診断、治療内容の説明を受けていただいてから、点眼薬の使用を開始します。
※点眼後に以下のような副作用が発生した際は、当院までご連絡ください。
- 点眼薬使用開始後、日中の眩しさで手元の見えにくさを感じた時
- アレルギー反応(目のかゆみ、充血、皮膚炎など)、動悸など
1週間後の検査
まず低濃度アトロピン(0.01%)点眼薬を初回処方し、使用後の調子を確認し、異常がないと判断した際は、低濃度アトロピン(0.025%)点眼薬に変更処方します。
点眼後に異常が見られた場合は、治療を中止する場合があります。
定期検査
検査・診断を行った後に、点眼薬を追加処方します。
それ以降も、3カ月に一度の頻度で定期通院していただきます。特に成長期は眼軸長が伸びやすいため、成長期の間は治療を継続してください。
| 治療費用 | 料金 |
|---|---|
| マイオピン(0.01%,0.025%)(1本) | (0.01%) \3,520 (0.025%) \4,400 |
| 診察代 | 初回 \3,300 2回目以降 \4,400 |
※マイオピンによる近視治療は自由診療になります
眼鏡による近視治療
裸眼で0.3~0.5以下の視力の場合は、眼鏡での矯正を推奨します。
特に裸眼で0.3~0.7程度の視力ですと、学校での席は極力前の方にしてもらうことをお勧めします。裸眼で0.7~1.0程度でしたら、一番後ろの席に座っても黒板の文字は見えるかと思いますが、本人の自覚症状に応じて眼鏡の作成を推奨します。
斜視
 物を見る時、片目の視線のズレが生じる状態です。斜視は主に、内斜視と外斜視、上下斜視に分けられます。斜視を放置すると、両眼視(両目で物を見て得た情報を、脳で一つにする機能)機能の発達が阻まれ、物を立体的に見る力が育たなくなります。また、斜視の子供の中には、弱視を併発している子もいます。加えて、頭を傾ける頭位異常が起きる場合もあるため、早期治療が重要です。
物を見る時、片目の視線のズレが生じる状態です。斜視は主に、内斜視と外斜視、上下斜視に分けられます。斜視を放置すると、両眼視(両目で物を見て得た情報を、脳で一つにする機能)機能の発達が阻まれ、物を立体的に見る力が育たなくなります。また、斜視の子供の中には、弱視を併発している子もいます。加えて、頭を傾ける頭位異常が起きる場合もあるため、早期治療が重要です。
成人の場合は、糖尿病や高血圧などの生活習慣病、頭蓋内疾患、頭部外傷などの疾患が原因で斜視が起こるケースがあり、複視(一つの物が二重に見えること)も起きます。
治療
子供の斜視の場合は、眼鏡で屈折異常を治したり、視能訓練を行ったりすることで改善するケースがあります。
成人の斜視の場合は、プリズムレンズを使った眼鏡を装着することで複視や眼精疲労の症状を改善させます。眼鏡や視能訓練での改善が難しい場合は、以下の手術を行います。
前転法、後転法
外眼筋(上直筋や下直筋、内直筋、外直筋、上斜筋、下斜筋)が眼球に付着する部分を切離し位置を前方(前転法)や後方(後転法)に移動ことによって、眼球の位置を矯正します。前転法と後転法の両方を用いて、斜視の手術を行うことも可能です。
先天性色覚異常
網膜は、色の判別や認識をする上で重要な部分です。しかし、網膜上の光を感じる視細胞がうまく機能しないと、色の正常な識別ができなくなります。生まれつき色の識別に異常がある疾患を、「先天性色覚異常」といいます。発症の原因は、遺伝であることが多いと言われています。
網膜には赤、緑、青の三色を感じる能力があります。色覚異常は、「一色型色覚」と「二色型色覚」、「異常三色型色」に分かれます。一色型色覚は、視界がすべて白黒写真にように見えるタイプで、これを発症するのは極めて稀です。二色型色覚は二色(赤・緑)のうち、一色が判別できないタイプです。異常三色型色覚は三色すべてを感じることができますが、感じ方が正常者とは異なるタイプです。
治療
残念ながら色覚異常は、現在のところ有効な治療法がありません。しかし、色の見え方が人と異なるだけで、視力が悪化するという悪影響は起きません。まずは、ご自身の色覚異常の傾向を掴んでおくことが大事です。職業選択で制限がある可能性があり、心当たりがありましたら、当院まで受診してください。